Una Agenda Mundial de las ENT para la
Resiliencia Y La Recuperacion De La
Covid-19
3 Pilares: 12 Recomendaciones
Resumen ejecutivo
una agenda global para responder a la crisis de hoy y prepararse para las amenazas del mañana
Las 12 recomendaciones definidas en esta Agenda se agrupan en tres pilares:
Pilar 1 - Gobernanza: Redefinir las prioridades y el poder y medir lo importante
- Incluir a las ENT en los planes de respuesta, recuperación y preparación de la COVID-19
- Involucrar a la comunidad en la toma de decisiones
- Repensar el caso de inversión para las ENT, valorando la seguridad y la equidad
- Redefinir cómo se mide la seguridad de la salud y la preparación para la pandemia
- Corregir los conflictos de intereses y los desequilibrios de poder
Pilar 2 - Prevención: Priorizar la salud como una vía de preparación
- Girar hacia la prevención
- Combatir las inequidades a través de una mejor protección social
Pilar 3 - Sistemas de salud: más justos y aptos para el futuro
- Integrar los servicios de ENT en la respuesta a la pandemia y más allá
- Fortalecer los servicios de salud y la atención primaria a nivel comunitario
- Anclar las innovaciones en los datos y el despliegue de tecnologías digitales
- Resolver las trabas en las cadenas de suministro
- Facilitar y apoyar la producción local de los medicamentos esenciales para las ENT
Esta Agenda se rige por los principios de equidad, calidad de la atención y priorización de las personas. Las recomendaciones se basan en la experiencia de expertos en salud mundial, incluidas las personas que viven con ENT y las organizaciones de la sociedad civil.
Reconocimientos:: La Alianza de ENT desea agradecer a nuestros miembros y el Comité Asesor Global de Nuestra Visión, Nuestra Voz por sus valiosos aportes. Agradecemos a los miembros del grupo asesor de expertos por su orientación y apoyo: Sir George Alleyne, Director Emérito de la Organización Panamericana de la Salud, Barbados; Martin Bernhardt, Sanofi, Suiza; Profesora Agnes Binagwaho, Vicerrectora de la University of Global Health Equity, Ruanda; Richard Gregory, OMS, CSU 2030, Reino Unido/Suiza; Paula Johns, ACT+, Brasil; Fale Andrew Lesā, NCD Child, Samoa/Nueva Zelanda; Dr. Andrew Schroeder, Direct Relief, Estados Unidos; Dr. Sudhvir Singh, Panel Independiente de Preparación y Respuesta ante una Pandemia, Nueva Zelanda /Noruega. Además, nuestro agradecimiento a Ademola Osigbesan de UNITAID por su revisión.
Contexto político:
la sindemia de COVID-19 y las enfermedades no transmisibles
La COVID-19 ha sacudido los cimientos de los sistemas de salud y las economías de todo el mundo y ha mejorado la comprensión de lo que se necesita para estar preparado para una pandemia. La respuesta en los países que se supone que están mejor preparados para una epidemia se vio socavada por una amenaza subestimada, previamente pasada por alto en las clasificaciones de seguridad sanitaria: las enfermedades no transmisibles (ENT). Las personas que viven con enfermedades no transmisibles han estado en el epicentro de esta crisis tanto en los países de ingresos bajos como en los de ingresos altos. La alta prevalencia de las ENT ha provocado un aumento de la mortalidad y la morbilidad en las personas con COVID-19, ha puesto en riesgo a grandes sectores de la población y, como resultado, ha desestabilizado los sistemas de salud. Se ha vuelto indiscutible que los gobiernos y las instituciones globales se enfrentan a una sindemia, donde la pandemia aguda de COVID-19 está agravando los impactos de la pandemia crónica de ENT.[1]
Con esta crisis, debemos utilizar esta ventana de oportunidad para no trabajar aisladamente, sino colaborar en la construcción de un sistema de salud pública con mayor financiación, en el que debemos prepararnos para luchar contra las disparidades de salud y lograr una sociedad razonablemente justa para todas las personas. El acceso a la atención para las personas que viven con ENT es prototípica y debe integrarse en los sistemas de salud para combatir la doble carga de enfermedades a lo largo de los años. Las adversidades debidas a la pandemia realmente han sacudido a los sistemas de salud y realmente implican la colaboración de la sociedad civil y la salud pública para trabajar juntos para reconstruir mejor.”
Hay dos categorías de enfermedades que interactúan dentro de poblaciones específicas: la infección por coronavirus del síndrome respiratorio agudo grave de tipo 2 (SARS-CoV-2) y una serie de enfermedades no transmisibles (ENT). Estas condiciones se están concentrando en grupos sociales de acuerdo con patrones de desigualdad profundamente arraigados en nuestras sociedades. La acumulación de estas enfermedades en un contexto de disparidad social y económica exacerba los efectos adversos de cada enfermedad por separado. La COVID-19 no es una pandemia. Es una sindemia.”
Además, las personas que viven con ENT están experimentando daños colaterales de la pandemia, debido a las graves interrupciones de los servicios de salud esenciales, ya que se han reasignado elementos importantes de los sistemas de salud, incluida la fuerza laboral, para responder a la COVID-19[6] El número de víctimas sigue aumentando debido a tratamientos pospuestos para accidentes cerebrovasculares, enfermedades cardiovasculares o renales, diagnósticos tardíos de cáncer, fallas en la cadena de suministro de medicamentos que salvan vidas como la insulina, suspensión de la rehabilitación, de los cuidados paliativos y de los servicios de salud mental (que se interrumpieron en el 93% de los países que presentan informes a la OMS) y de los servicios de salud bucal. Pero es seguro que el impacto general en la salud de todos los países será mucho mayor que el del virus mismo.
El Instituto para la Métrica y Evaluación de la Salud (IHME, por sus siglas en inglés) ha estimado que, al 13 de mayo de 2021, se han producido 7.1 millones de muertes atribuibles a la pandemia.[7] Esta cifra es más del doble del número reportado de 3.3 millones de muertes registradas por COVID-19. La diferencia se explica por varios factores, como las muertes prematuras debido a la atención médica retrasada o diferida, al aumento de las condiciones de salud mental y al aumento del consumo de alcohol y drogas, así como un posible infraregistro.
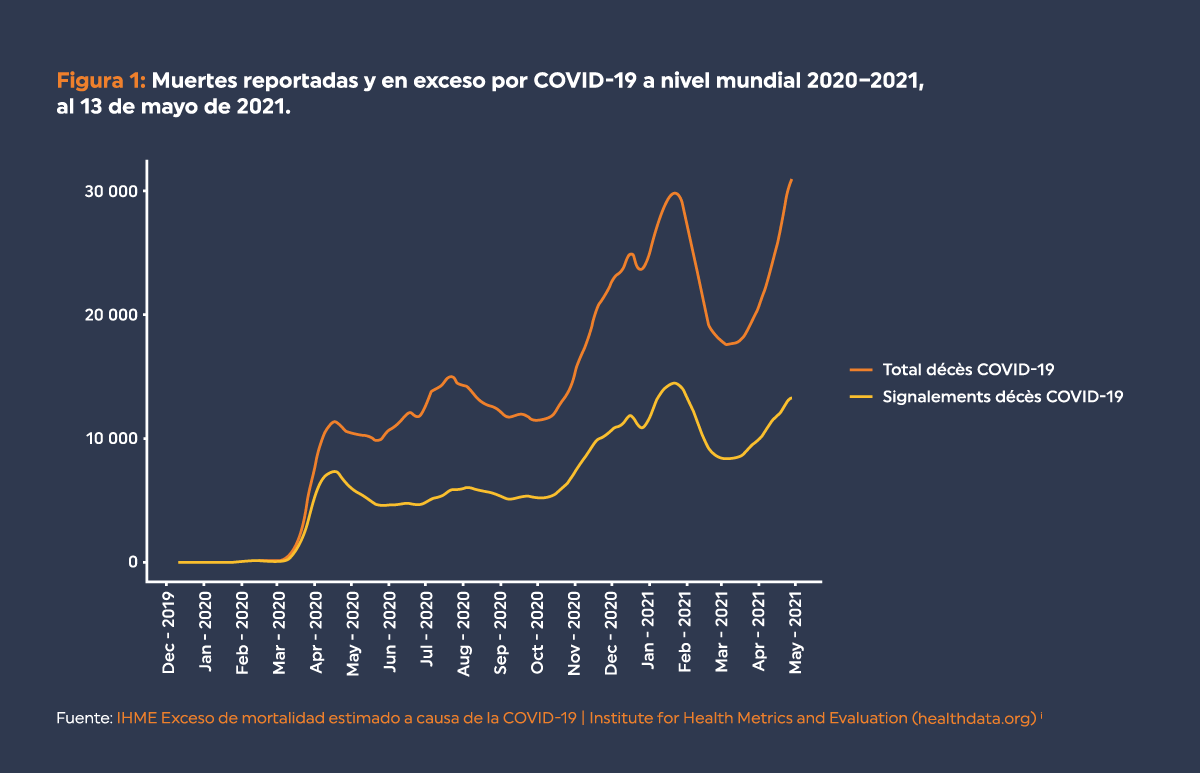
Fuente: IHME Exceso de mortalidad estimado a causa de la COVID-19 | Institute for Health Metrics and Evaluation (healthdata.org) i
La COVID-19 ha expuesto brutalmente la inequidad y la injusticia arraigadas en todas las sociedades. Las personas en comunidades desfavorecidas también están en la primera línea del impacto económico y enfrentan las decisiones más difíciles debido a las restricciones de movimiento, trabajo e interacción social. Estas desigualdades se están agravando aún más a medida que los gobiernos y la comunidad internacional no logran brindar una respuesta equitativa a la COVID-19, sobre todo en lo que respecta al acceso a las vacunas. Los compromisos internacionales de priorizar a los más vulnerables y no dejar a nadie atrás aún no se reflejan en la respuesta.
No solo es la COVID-19 la que está matando a la gente, es la desventaja, es la falta de acceso, son años de vivir con condiciones de salud que no se han manejado adecuadamente debido al color de tu piel, tu etnia o tu grupo social.”
i HME: “El exceso de mortalidad está influenciado por seis factores de mortalidad por todas las causas que se relacionan con la pandemia y los mandatos de distanciamiento social que vinieron con la pandemia. Estos seis factores son: a) el exceso de tasa de mortalidad por COVID-19, es decir, todas las muertes directamente relacionadas con la infección por COVID-19; b) el aumento de la mortalidad debido al retraso o aplazamiento de la atención médica necesaria durante la pandemia; c) el aumento de la mortalidad debido al aumento de los trastornos de salud mental, incluida la depresión, el aumento del consumo de alcohol y el aumento del uso de opioides; d) la reducción de la mortalidad debido a la disminución de las lesiones debido a las reducciones generales de la movilidad asociadas a los mandatos de distanciamiento social; e) la reducción de la mortalidad debido a la reducción de la transmisión de otros virus, en particular la influenza, el virus sincitial respiratorio y el sarampión; y f) las reducciones en la mortalidad debido a algunas afecciones crónicas, como las enfermedades cardiovasculares y las enfermedades respiratorias crónicas, que ocurren cuando las personas frágiles que habrían muerto a causa de estas afecciones fallecieron antes de COVID-19. Para estimar correctamente el exceso de mortalidad por COVID-19, debemos tener en cuenta los seis factores de cambio en la mortalidad que han ocurrido desde el inicio de la pandemia.””

© Shutterstock
Recomendaciones
prioridades, políticas y gasto público transformadores para generar resiliencia
Los gobiernos y las instituciones internacionales tienen la oportunidad de actuar sobre los impulsores comunes de la sindemia de ENT y COVID-19. Más de una cuarta parte de la población mundial vive con una o más ENT lo que la coloca en mayor riesgo de contraer COVID-19.[9]
Esto ya no puede descuidarse en la respuesta y la preparación para futuras amenazas para la salud. Una de las claves para recuperarse con más fuerza es mantener a las poblaciones en mejor estado de salud, garantizando que las ENT se prevengan, diagnostiquen, gestionen y traten con mayor eficacia. Esto requiere abordar los factores estructurales (socioeconómicos, ambientales, comerciales, políticos) subyacentes tanto a la COVID-19 como a las ENT en todos los países y en todos los grupos de edad. Esto incluye a la pobreza y las desigualdades, las barreras para acceder a una atención médica de calidad y el daño prevenible causado por el tabaco, el alcohol, los alimentos y bebidas ultra procesados, y la contaminación.
Esta agenda presenta 12 recomendaciones de políticas bajo tres pilares para la acción transformadora: Gobernanza, Prevención y Sistemas de Salud.
Pilar 1
Gobernanza: Redefinir las prioridades y el poder y medir lo importante
La pandemia de COVID-19 ha ilustrado la importancia de las respuestas de todo el gobierno. Esto implica que los Jefes de Gobierno y todos los ministerios y departamentos implementen medidas coherentes para contener el virus y mitigar sus impactos, en la medida de lo posible, en todos los sectores, incluyendo a la salud, la atención social, la economía, el empleo, la educación y el comercio. Por lo tanto, el primer conjunto de recomendaciones que se presentan aquí se centra en cómo se pueden mejorar la toma de decisiones y la gobernanza.
Para servir a las comunidades de manera más equitativa y promover sociedades saludables, se debe desarrollar la resiliencia con estas comunidades y de acuerdo con sus necesidades. No puede haber resiliencia en los sistemas de salud sin la participación de la comunidad en todos los ámbitos.””
Si hay una lección que hemos aprendido de la COVID-19 es el papel de las comunidades y de la sociedad civil a nivel nacional y mundial.””
RECOMENDACIÓN #1
Incluir a las ENT en los planes de respuesta, recuperación y preparación de la COVID-19
Los planes nacionales de respuesta, recuperación y preparación deben diseñarse en torno a las necesidades más urgentes de su comunidad.
En la resolución de 2020 de la Asamblea General de la ONU sobre COVID-19, los gobiernos se comprometieron a “fortalecer aún más los esfuerzos para abordar las ENT como parte de la Cobertura Sanitaria Universal (CSU), reconociendo que las personas que viven con ENT y las que están expuestas a los principales factores de riesgo corren un mayor riesgo de desarrollar síntomas graves de COVID-19 y se encuentran entre las más afectadas por la pandemia”. Sin embargo, hasta la fecha, sólo 16 países han informado que la gestión de las ENT en los servicios de salud esenciales está incluida en los planes nacionales de respuesta y recuperación de la COVID-19.
Responder a las necesidades de salud más urgentes de la comunidad requiere reanudar y aprovechar la oportunidad para mejorar los servicios de ENT y salud mental, incluida la prevención, la detección, el diagnóstico, el tratamiento, la rehabilitación y los cuidados paliativos, con carácter de urgente, a fin de minimizar el sufrimiento prevenible. Las graves interrupciones en la atención de las ENT, que incluyen los exámenes de detección y el diagnóstico, están aumentando significativamente el número de muertes durante la pandemia. Las interrupciones están creando enormes retrasos en la cantidad de personas que esperan atención, para todas las ENT y condiciones de salud mental.
Es necesario prestar especial atención a los grupos marginados y a las poblaciones más desfavorecidas, donde se agravan los factores de riesgo de enfermedades transmisibles y de ENT. Esto incluye a 68 millones de personas en todo el mundo que actualmente viven en contextos humanitarios, desplazadas por conflictos y desastres naturales, como las comunidades gravemente afectadas por el cambio climático. Esto va acompañado de una creciente demanda de servicios de atención a las ENT y la salud mental, que se prevé seguirá en aumento. Las necesidades de las personas que viven con ENT en estos contextos requieren del apoyo internacional para una mejor respuesta en la atención primaria de salud dentro de los sistemas nacionales de salud, que incluya el acceso a trabajadores de salud comunitarios, al diagnóstico, tratamiento y medicamentos para las ENT crónicas, así como condiciones de vida seguras, alimentos nutritivos y un buen saneamiento.
Ejemplos inspiradores
Bahréin ha sido reconocido por vincular la acción sobre las ENT a los planes nacionales de recuperación, gracias a la participación del director de ENT del Ministerio de Salud en su comité nacional de respuesta a la COVID-19.
En Ghana, el presidente utilizó varios de sus discursos televisados sobre COVID-19 a nivel nacional para crear conciencia sobre las ENT y los principales factores de riesgo.

© Shutterstock
RECOMENDACIÓN #2
Involucrar a la comunidad en la toma de decisiones
Para comprender las necesidades de las personas, la participación de la comunidad debe estar consagrada en los planes nacionales de respuesta y recuperación, y en el desarrollo y los resultados del tratado sobre la pandemia, exigiendo a quienes toman las decisiones que incluyan a las personas que corren mayor riesgo.[12]
Es decir, a las personas que viven con enfermedades crónicas, como las ENT, discapacidades, VIH, TB y con “COVID prolongado”. Las y los responsables de la toma de decisiones también deben llegar conscientemente a los grupos relegados con demasiada frecuencia: personas mayores, minorías raciales y étnicas, comunidades indígenas, personas que viven en barrios marginales urbanos, comunidades rurales o remotas, pequeños estados insulares en desarrollo, comunidad LGBTQ+ y otros grupos marginados. Las mujeres se ven particularmente afectadas por los impactos económicos de la pandemia y millones de niñas, niños y jóvenes viven con ENT (por ejemplo, más de 4.5 millones de niñas, niños y jóvenes viven con diabetes).[13]). También se les debe dar una consideración especial en la participación comunitaria.
El Panel Independiente de Preparación y Respuesta ante una Pandemia encontró que las respuestas nacionales más exitosas a la COVID-19 han sido aquellas que se involucraron con las comunidades locales para construir sistemas de salud resilientes e informar la prestación de servicios, la toma de decisiones y la gobernanza para satisfacer las necesidades de las comunidades. Los gobiernos se comprometieron [14] en la Reunión de Alto Nivel de la ONU sobre CSU en 2019 a establecer mecanismos de participación social para la toma de decisiones en salud.[15] Sin embargo, la participación de las comunidades y de la sociedad civil sigue siendo insuficiente. Las tendencias recientes en muchos países de reducir el espacio de la sociedad civil proporcionan un terreno fértil para la desconfianza, lo que amenaza a la salud pública.
La participación de diversos grupos en la comunidad aumentará la aceptación de las respuestas políticas y disminuirá las desigualdades en salud dentro de los países, y debería ser una piedra angular de la recuperación. La pandemia ha demostrado la importancia vital de la confianza pública. La falta de confianza socava las respuestas políticas y aumenta las desigualdades al reducir la adherencia a las directrices de salud pública, obstaculizar la aceptación de las vacunas y disuadir a las personas de buscar atención médica a tiempo. La participación de toda la comunidad en la toma de decisiones es una base esencial para inculcar la confianza, combatir la información errónea y cerrar la distancia percibida entre las autoridades, los sistemas de salud y el público.
Durante la pandemia de COVID-19, muchas organizaciones de la sociedad civil (OSC) y asociaciones de profesionales de la salud han intervenido para ofrecer apoyo a las personas que viven con ENT donde los servicios públicos no estaban disponibles, incluyendo la entrega de medicamentos a domicilio, el transporte de personas a citas hospitalarias y brindar asesoría y apoyo. Esto debe estar respaldado por recursos sostenibles para trabajar junto con los gobiernos en la formulación e implementación de planes de respuesta y recuperación basados en su experiencia.
Ejemplos inspiradores:
Los representantes de la sociedad civil y las y los pacientes de ENT en Filipinas, como la Cancer Warriors Philippines, están representados en el consejo asesor nacional sobre medicamentos y han participado en reuniones de emergencia sobre la respuesta a la COVID-19.
En India, Blue Circle Foundation (miembro de la Alianza India Saludable) movilizó a su voluntariado para garantizar que las personas que viven con diabetes reciban apoyo; por ejemplo, a través de líneas telefónicas con asesoramiento o de entrega de medicamentos esenciales directamente en sus hogares.
Cuando los sistemas de salud tienen éxito, prosperamos; cuando fallan, pagamos con nuestras vidas. Todos los sistemas de salud deben priorizar la valiosa inclusión de personas con experiencia de vida con enfermedades transmisibles y no transmisibles en todo el desarrollo e implementación de las políticas de salud, incluida la respuesta a la COVID-19 y la Cobertura Sanitaria Universal.” ”
La Carta Mundial
La Carta Mundial sobre la Participación Significativa de las Personas que Viven con ENT proporciona principios fundamentales y estrategias comunes para poner a las personas que viven con ENT y a las comunidades en el centro de la respuesta a las ENT. Alentamos a quienes formulan políticas a respaldar la Carta Mundial, reconociendo que las voces de las personas que viven con ENT, las comunidades y una sociedad civil fuerte son un imperativo para lograr los objetivos de salud y desarrollo, a nivel mundial, regional, nacional y local.
RECOMENDACIÓN #3
Repensar el caso de inversión para las ENT, valorando la seguridad y la equida
El financiamiento internacional para la respuesta a la COVID-19 se movilizó demasiado tarde y sigue siendo muy escaso para proporcionar los bienes públicos globales “peligrosamente sub-financiados” identificados por el Panel Independiente de Preparación y Respuesta ante una Pandemia y el Panel Independiente de Alto Nivel del G20 sobre Financiamiento de los Bienes Comunes Globales para la Preparación y Respuesta ante una Pandemia. [16]Lo mismo podría decirse de las ENT, que siguen siendo las principales causas de muerte prematura y discapacidad en todo el mundo, pero que actualmente atraen menos del 2% del financiamiento mundial para la salud. [17]
La Alianza de ENT apoya las recomendaciones de los paneles sobre la movilización global del financiamiento necesario para protegerse contra las pandemias, pero enfatiza que las inversiones para la respuesta a la pandemia no deben crear otro silo de atención específico para una enfermedad. Un enfoque individual de la enfermedad corre el riesgo de exacerbar aún más la desigualdad y la ineficiencia. Los enfoques aislados de larga data en la salud mundial, con financiamiento y trabajadores de la salud restringidos a ciertas respuestas a enfermedades o grupos de población específicos, no reconocen suficientemente los beneficios transversales de las inversiones en atención primaria de salud y prevención de las ENT. La pandemia nos hace ver que las mismas personas afectadas o en riesgo de contraer enfermedades infecciosas también tienen necesidades de salud más amplias, incluidas las ENT y la salud mental.
Las y los jefes de gobierno, los ministerios de finanzas y las instituciones internacionales deben examinar el caso de inversión para hacer de las ENT una cuestión central en la planificación, considerando el valor de las poblaciones saludables, resilientes y productivas como un activo indispensable y de los costos de salud futuros evitados tanto de las ENT como de las enfermedades infecciosas. Este caso de inversión debe orientar la asignación de recursos nacionales, las políticas fiscales, la asistencia para el desarrollo y los mecanismos de solidaridad internacional específicos, como el Conector de Sistemas de Salud del Acelerador ACT (Acceso a las herramientas contra la COVID-19), coordinado por el Fondo Mundial, el Banco Mundial y la OMS.[18]
A la luz de la experiencia de la sindemia de ENT y COVID-19, los gobiernos y los donantes internacionales deberían otorgar un valor significativamente mayor al caso de inversión para políticas de salud pública y ENT. El conjunto de intervenciones recomendadas por la OMS para las ENT debe fortalecerse y ampliarse aún más, reflejando el valor de una mayor seguridad y resiliencia, y la reducción de las desigualdades en el análisis de costo-beneficio. La ampliación para incluir recomendaciones de políticas para reducir la contaminación del aire y mejorar la salud mental está atrasada y debe acelerarse a la luz de los severos impactos de la pandemia en la salud mental de la comunidad y en regiones con mala calidad del aire. El caso de inversión para políticas de prevención de ENT (incluso dentro de otras prioridades de salud mundial, como la salud materno infantil y las personas que viven con o están en riesgo de VIH, TB o malaria) también debe tener en cuenta los beneficios colaterales de salud más amplios y la prevención de complicaciones y comorbilidades, que aumenta drásticamente el costo de la atención médica y la vulnerabilidad a las enfermedades infecciosas. [19]
Ejemplos inspiradores:
Bután está desarrollando un plan de acción nacional multisectorial sobre las ENT, reconociendo el vínculo entre las muertes por COVID-19 y las ENT, e incluyendo la consideración de medidas fiscales sobre los factores de riesgo clave para las enfermedades cardiovasculares y la diabetes.
Filipinas ha seguido aumentando la parte de los impuestos recaudados de los productos de tabaco durante la pandemia de COVID-19 y una parte se ha destinado a reforzar la capacidad de la CSU para llegar a las comunidades más pobres.
El presupuesto de la India para el año fiscal que comenzó el 1 de abril de 2021 aumentó a más del doble el gasto nacional en salud y bienestar, con 2.2 billones de rupias (US$30.1 mil millones). Se destina a desarrollar la capacidad de atención primaria, secundaria y terciaria, a fortalecer el Centro Nacional para el Control de Enfermedades y mejorar el saneamiento y la calidad del aire.
Damos la bienvenida al compromiso de aumentar el financiamiento nacional y la asistencia para el desarrollo para lograr la Cobertura Sanitaria Universal. La CSU aún está muy lejos porque no llega a todas las personas. Existe una brecha entre el compromiso y la acción, hasta que se cierre esta brecha entre el compromiso asumido y la acción, el mundo continuará soportando la carga de las discapacidades y las muertes por ENT.”
Los sistemas de salud deben ser reimaginados a la luz de la pandemia […] y servir mejor al propósito de prepararse y responder a los peligros y riesgos futuros anticipados (e imprevistos) y producir sociedades más saludables y resilientes. […] Reconceptualizar los sistemas de salud significa reorientar las inversiones futuras hacia estas funciones para fortalecer los sistemas de salud y evitar una mayor fragmentación de las inversiones paralelas que compiten en la seguridad sanitaria y la promoción de la salud.””[20]
RECOMENDACIÓN #4
Redefinir la manera en que se mide la seguridad sanitaria y la preparación ante una pandemia
La COVID-19 ha demostrado una vez más, siguiendo las observaciones durante las epidemias de SARS y MERS, que las personas que viven con ENT sufren un mayor riesgo y que las personas que viven con múltiples ENT son las más vulnerables durante las crisis de salud.
Por ejemplo, las revisiones sistemáticas y los meta análisis han demostrado que las personas que viven con obesidad relacionada con afecciones cardiovasculares y metabólicas, como hipertensión y diabetes, tienen hasta siete veces más riesgo de enfermedad grave, hospitalización y muerte por infecciones virales, incluidas la COVID-19 e influenza. [21][22] De manera similar, quienes fuman productos de tabaco corren un mayor riesgo de contraer una serie de ENT, como el cáncer, las enfermedades cardiovasculares y pulmonares, y presentan un mayor riesgo de sufrir resultados graves por COVID-19. Las personas con enfermedad de las encías también tienen resultados más graves por COVID-19 y tienen hasta nueve veces mayor riesgo de muerte, cuatro veces mayor riesgo de ingreso en la unidad de cuidados intensivos y cinco veces mayor riesgo de ventilación asistida. [23]
Hasta la fecha, el Reglamento Sanitario Internacional, el pilar de Emergencias Sanitarias de la OMS y el Índice de Seguridad Sanitaria Mundial no han considerado hasta qué punto la prevalencia de las ENT expone a las poblaciones y a las economías a riesgos innecesarios. Al tratar de fortalecer los sistemas de salud, los gobiernos han tendido a centrarse en un enfoque de seguridad sanitaria o en la CSU, pero estas no deben considerarse como alternativas mutuamente excluyentes. [24] Las y los responsables de formular las políticas perdieron la oportunidad de gestionar y mitigar la vulnerabilidad a las epidemias actuando sobre los factores de riesgo comunes, incluidas las ENT, mediante la cobertura universal. Aunque el Banco Mundial y la OMS han reconocido a la salud de la población como un activo económico en el concepto de capital humano, esto no ha ganado una tracción generalizada para cambiar la mentalidad política.
Dado que alrededor de la mitad de las ENT son prevenibles mediante la acción sobre factores de riesgo comunes (consumo de tabaco y alcohol, contaminación del aire, inactividad física y consumo de alimentos y bebidas no saludables y ultra procesados), los gobiernos, las instituciones internacionales y las clasificaciones de preparación deben reconocer a las comunidades que están altamente expuestas a estos riesgos, lo que incrementa la vulnerabilidad a futuras epidemias.
Por lo tanto, es imperativo incluir indicadores de ENT en la vigilancia y las revisiones periódicas universales de las capacidades nacionales de preparación y respuesta ante una pandemia. Se está analizando cómo integrar a las ENT en las actualizaciones del Índice de Seguridad Sanitaria mundial y también deberían incorporarse en las evaluaciones internacionales de preparación que se debaten en el contexto de un posible tratado sobre la pandemia. Por ejemplo, los datos notificados a la OMS en el marco de seguimiento mundial de las ENT pueden utilizarse para este propósito. Cuando no sea el caso, la prevalencia de las ENT y los datos de los factores de riesgo deben incluirse en los sistemas de información de gestión de la salud para informar las decisiones sobre el fortalecimiento de los sistemas de salud y las políticas de prevención de las ENT.
Ejemplos inspiradores:
Reconociendo la conexión entre la prevalencia de la obesidad y el riesgo de COVID-19 en esa población, se ha anunciado una nueva acción política contra la obesidad en el Reino Unido. En el Reino Unido, se ha descubierto que más de un tercio de las hospitalizaciones por COVID-19 se pueden atribuir a la falta de actividad física y al exceso de peso corporal. [25]
RECOMENDACIÓN #5
Reparar los conflictos de intereses y los desequilibrios de poder
La pandemia ha acelerado el reconocimiento de que los desequilibrios de poder y la concentración de la riqueza continúan influyendo indebidamente en la toma de decisiones. Poner los intereses económicos a corto plazo por encima de la salud pública ha costado vidas y medios de subsistencia.
El acceso inequitativo a las vacunas contra la COVID-19, tanto entre países como entre comunidades, muestra que se necesitan mecanismos de gobernanza internacional más fuertes para respuestas más justas a la pandemia. Además, la destrucción ambiental y la contaminación continúan sin cesar, lo que pone al mundo en riesgo de más amenazas evitables para la seguridad de la salud, incluido el cambio climático, el colapso de la biodiversidad, la transmisión de enfermedades zoonóticas y la resistencia a los antimicrobianos. Cada uno de ellos podría desencadenar crisis humanitarias y económicas a una escala sin precedentes. El desarrollo de un tratado sobre la pandemia ofrece una oportunidad para mejorar la gobernanza para abordar las amenazas a la salud y movilizar recursos tanto nacionales como internacionales para los bienes públicos mundiales. El mundo no debe volver a la normalidad, sino reajustarse con la salud como objetivo principal.
Hay cuestiones estructurales más amplias que abordar en relación con la gobernanza y la salud planetaria. Los estudios de casos de todos los continentes han demostrado que las industrias perjudiciales para la salud, incluidas las de alimentos y bebidas ultra procesados, el alcohol, el tabaco y los contaminadores, se han aprovechado de la pandemia para influir sobre los consumidores y las y los responsables de la toma de decisiones. La pandemia demuestra la urgencia de corregir estos desequilibrios de poder y una oportunidad de diálogo con el público para proteger mejor sus intereses y responder a sus preocupaciones de salud.
La influencia política de las industrias y empresas cuyas prácticas y productos son perjudiciales para la salud debe ser monitoreada de cerca y estrictamente limitada. Los gobiernos deben estar empoderados mediante una mejor gobernanza para revertir la ‘carrera cuesta abajo’ de la regulación y dar prioridad a la salud pública, cerrar las lagunas fiscales transfronterizas, recaudar impuestos sobre los productos básicos que perjudican la salud y eliminar gradualmente los subsidios perjudiciales para la salud, incluidos los que incentivan la producción y promoción del tabaco, alcohol, alimentos y bebidas ultra procesados y combustibles fósiles. Los ingresos y ahorros resultantes deben utilizarse para reconstruir de manera más justa, para la protección de la salud y de productos y servicios públicos que promueven la salud.
Ejemplos inspiradores:
La pandemia ha activado soluciones en el ámbito de la salud planetaria:
Propuesto en el contexto de la pandemia, la Unión Europea adoptará un paquete legislativo para cumplir con los objetivos climáticos y convertirse en el primer continente carbono neutral, señalando: “Esta década es un momento decisivo para cumplir con nuestros compromisos en virtud del Acuerdo de París, en interés de la salud, el bienestar y la prosperidad de todas las personas”[27] Las instituciones de la Unión Europea operan con un Registro de Transparencia para monitorear y publicar las actividades de cabildeo. [28]
En las Islas del Pacífico, se están intensificando los esfuerzos para recuperar los hábitos alimentarios tradicionales y reducir el consumo de productos importados poco saludables. El gobierno de Fiji, por ejemplo, comenzó a distribuir semillas a los residentes durante la cuarentena para garantizar un suministro seguro de alimentos saludables, en un país donde sólo el 16% de la población es mayor de 55 años debido a las muertes prematuras causadas principalmente por las ENT
En Namibia, Zambia, Sudáfrica y Sierra Leona, las personas que viven en barrios marginales urbanos están recibiendo apoyo para proyectos locales de jardinería y permacultura para promover una seguridad alimentaria nutritiva y medios de vida más audaces. [29]
En Bogotá, París y Londres, las y los alcaldes están invirtiendo para aumentar la red de carriles de ciclismo seguros para mantener a la gente activa y reducir el hacinamiento en el transporte público. Como efecto secundario saludable, esto aborda dos de los cinco principales factores de riesgo de las ENT: la contaminación del aire y la falta de ejercicio.

© Shutterstock
Pilar 2
Prevención: Priorizar la salud de la población como vía de preparación
Una población sana es la base de la seguridad, la resiliencia, la preparación para las amenazas a la salud y el desarrollo económico. Por lo tanto, es vital invertir en la promoción de la salud, la prevención, la detección y el diagnóstico de las ENT como parte de la respuesta a la pandemia, la recuperación y la preparación para el futuro. Una mayor atención a los grupos en riesgo y el cierre de la brecha del diagnóstico es un punto ciego importante que debe abordarse, ya que el diagnóstico temprano permite prevenir más complicaciones y comorbilidades.[30] Por ejemplo, la mitad de las y los adultos que viven con diabetes no están diagnosticados e incluso en los países de altos ingresos sólo una de cada cinco personas que viven con hipertensión está bajo control médico. Las personas que viven con hipertensión, diabetes y/o enfermedad renal crónica experimentaron barreras para acceder a la atención y el empeoramiento de los síntomas durante la pandemia, a menudo junto con una pérdida significativa de ingresos y empleo, y un aumento de las disparidades socioeconómicas y de salud.[31] [32]
Quienes viven con ENT son particularmente vulnerables. Es posible que se desconozca el alcance total de esto, debido a los muchos casos de ENT que no se diagnostican. Por lo tanto, la prevención y el control de las ENT tienen un papel crucial en la respuesta a la COVID-19. Si la respuesta a la COVID-19 no se adapta para abarcar la prevención y el manejo de los riesgos de ENT, fallaremos a muchas personas en un momento en que su vulnerabilidad aumenta.”[33]
RECOMENDACIÓN #6
Girar hacia la prevención
La pandemia presenta un imperativo para restablecer y reorientar las políticas para reconstruir de manera más justa e inteligente. Tanto la COVID-19 como las ENT representan pérdidas devastadoras en términos humanos y del recurso más valioso de los países: el ingenio, la creatividad y la productividad de su gente.
Las y los líderes deben cambiar sus prioridades para lograr poblaciones más saludables, acompañadas de recursos y capital político para invertir en la prevención de enfermedades. Las políticas de recuperación deben lograr un cambio radical en sociedades y entornos que promuevan la salud y el bienestar. Gran parte de lo que se necesita está fuera del alcance de los ministerios de salud e implica a la economía, el comercio, el medio ambiente, la energía, el transporte, el desarrollo urbano, la agricultura y los sistemas alimentarios, por lo que el liderazgo debe provenir de la cúspide de los gobiernos. Esto incluye la implementación de legislación y regulación que ha demostrado ser rentable para prevenir una variedad de ENT: el conjunto de intervenciones recomendadas por la OMS que están basadas en evidencia.[34]
Mantener y mejorar la salud de la población protegerá contra futuras amenazas para la salud y reducirá los costos de futuras crisis de salud. Varios de los principales factores de riesgo de las ENT aumentan el riesgo de enfermedad grave y mortalidad por COVID-19, incluido el consumo de tabaco, una dieta poco saludable y ejercicio insuficiente (sobrepeso y obesidad) y la exposición a la contaminación del aire. Las ENT han expuesto a los países a riesgos innecesarios durante los brotes de enfermedades, pero muchas ENT se pueden prevenir de manera eficaz. Se estima que las ENT relacionadas al tabaco, la contaminación del aire y la dieta causan cada año alrededor de ocho millones de muertes prematuras en todo el mundo, con otros tres millones de muertes asociadas al consumo de alcohol. La mayor parte de este costo humano y económico, incluidas las costosas complicaciones y comorbilidades, puede evitarse mediante políticas probadas.[35]
En varios países, la pandemia ya ha activado importantes cambios de política; por ejemplo, la introducción de etiquetas de advertencia en la parte delantera del envase para los alimentos no saludables, el apoyo al transporte activo en las ciudades, la imposición de impuestos más altos al tabaco y las bebidas azucaradas, la prohibición de las grasas trans producidas industrialmente, las restricciones a la disponibilidad de alcohol al por menor, la prohibición de publicidad y venta de comida chatarra en las escuelas, y medidas para reducir la contaminación del aire. Algunos organismos internacionales están desarrollando enfoques nuevos de ‘Una Salud’ y ‘Salud Planetaria’, incluidas las políticas para la prevención de las ENT; por ejemplo, el Manifiesto de la OMS a favor de una recuperación saludable[36] y el Plan Europeo de Lucha contra el Cáncer.[37]
Ejemplos inspiradores:
En 2020, reconociendo un número desproporcionado de casos de COVID-19 entre niñas, niños y personas adultas con sobrepeso, los estados mexicanos de Oaxaca y Tabasco prohibieron la venta de comida chatarra y bebidas azucaradas a menores de 18 años no acompañados, y más estados planean hacer lo mismo. En octubre de 2020 entró en vigor en todo el territorio nacional la ley mexicana de etiquetado de advertencia en el frente de los empaques, siguiendo el modelo de una que ya había sido promulgada en Chile, que exigía etiquetas negras con la leyenda “stop/pare” en los paquetes de alimentos con alto contenido de azúcar agregada, grasas (saturadas y trans), calorías y sodio añadido. Nada que tenga estas etiquetas negras se puede vender o promocionar en las escuelas, lo que protege aún más a los niños.
Camboya, Suazilandia, Georgia, Jordania, Myanmar, Serbia y Sri Lanka han hecho una mención especial de la importancia y relevancia de las medidas de control del tabaco y/o la implementación del Convenio Marco para el Control del Tabaco en sus planes nacionales de respuesta y recuperación de COVID-19.
© Framework Convention Alliance
RECOMENDACIÓN #7
Combatir las desigualdades mediante una mejor protección social
Se necesita liderazgo para cambiar el rumbo de la desigualdad. Los impactos inequitativos de la COVID-19 en diferentes grupos socioeconómicos y comunidades han puesto de manifiesto una brecha de salud cada vez mayor. Las disparidades en la esperanza de vida saludable para los grupos marginados y desfavorecidos revelan una exposición desproporcionada a los factores de riesgo de ENT y las barreras estructurales a la salud que han impulsado la sindemia de COVID-19 y las ENT.
La COVID-19 continúa agravando las desigualdades que ponen a algunas personas en mayor riesgo en cada crisis, ya sea una epidemia, un conflicto o los impactos del cambio climático. Cuatro décadas de experiencia en la lucha contra el VIH/SIDA han mostrado el camino: la acción política, el apoyo de la comunidad y la cooperación internacional para cerrar las brechas de salud y no dejar a nadie atrás es la única forma de acabar con las epidemias.
Los gobiernos y la comunidad mundial de la salud y el desarrollo deben identificar las desigualdades que determinan en gran medida quién tiene acceso a entornos saludables y a servicios y atención de salud que satisfagan sus necesidades, y a quién se le niega y se deja atrás. Estas barreras deben ser desmanteladas por leyes, políticas y programas de protección social diseñados para proteger a todos, incorporando a todos para la recuperación. Estos incluyen pobreza, racismo, discriminación, todas las formas de desnutrición (incluso el sobrepeso y la obesidad,), empleo inseguro, educación y vivienda insuficiente y entornos inseguros o contaminados, así como las barreras en el acceso a la atención médica.
Ejemplo inspirador:
El gobierno de Gales se ha enfocado en la equidad en el centro de sus planes de recuperación, produciendo la iniciativa Informe de estado de equidad en salud de Gales (WHESRi) llamada: Situar la equidad en salud en el corazón de la respuesta y la recuperación sostenible de la COVID-19: Construir vidas prósperas para todas las personas en Gales. [41]
No podemos perder un momento en dar forma a una sociedad sin las vulnerabilidades que obstaculizaron nuestra respuesta a la COVID.”
Pilar 3
Sistemas de salud: más justos y aptos para el futuro
Los análisis de epidemias anteriores concluyeron que los sistemas nacionales de salud eficaces son la primera línea de defensa. La resiliencia del sistema de salud se define como “la capacidad de los actores, instituciones y poblaciones sanitarias para prepararse y responder eficazmente a las crisis; mantener las funciones básicas cuando golpea una crisis; y, basado en las lecciones aprendidas durante la crisis, reorganizarse si las condiciones lo requieren”.[42] Esta definición se aplica en el contexto de brotes de enfermedades y desastres imprevistos, pero también en la transición epidemiológica hacia las ENT que se convierten en las principales causas de muerte y enfermedad en todas las regiones del mundo. Las importantes interrupciones en los servicios esenciales de ENT causadas por la COVID-19 en todo el mundo han puesto de manifiesto que la comunidad internacional no ha aprendido las lecciones de epidemias anteriores ni se han reflejado en las inversiones de los gobiernos nacionales en los sistemas de salud.
Países que notifican interrupciones en los servicios de ENT.

La preparación para futuras amenazas a la salud requiere la capacidad de los sistemas de salud para proporcionar una respuesta rápida sin poner en riesgo la salud de la población en general. Para permitir esto, los sistemas de salud deben reconstruirse más fuertes y más justos, sobre la base de una atención primaria de salud integral para todas las afecciones, incluidas las ENT que históricamente se han desatendido.
La COVID-19 ha revelado la fragilidad de los sistemas y las capacidades, y la falta de recursos durante mucho tiempo para los servicios esenciales de ENT, la salud pública, la prevención de enfermedades y la promoción de la salud. Se ha demostrado que los servicios esenciales de ENT carecen de resiliencia en casi todos los países, lo que se indica por las graves interrupciones de las intervenciones de rutina que salvan vidas, como los trasplantes de órganos o la diálisis. Los servicios completos deben reanudarse con urgencia. Los gobiernos deben reconstruir con más fuerza y garantizar que las capacidades se incrementen de manera sostenible en todo el continuo de la atención: promoción de la salud, detección, diagnóstico, tratamiento, rehabilitación y cuidados paliativos. Para lograr esto, los gobiernos deberán finalmente cumplir con sus compromisos asumidos con el financiamiento de la salud, la fuerza laboral de salud y la cobertura sanitaria universal (CSU) y garantizar que exista protección social para abordar las desigualdades exacerbadas por la pandemia. Los servicios de salud a menudo excluidos de la CSU deben integrarse dentro del sistema de salud, incluida la salud mental, la vista, la audición y la atención de la salud dental.
El esfuerzo global para responder a la COVID-19 ofrece una valiosa oportunidad de sinergias para una mejor salud y equidad en todas las condiciones y a lo largo del curso de la vida, de modo que las personas estén incluidas desde la primera infancia hasta la edad adulta. A medida que los sistemas nacionales de salud responden y la comunidad internacional se moviliza para desarrollar y entregar rápidamente diagnósticos, terapias, vacunas y suministros esenciales, se pueden anclar nuevos enfoques para brindar beneficios duraderos para que los sistemas de salud se adapten al propósito de responder a las necesidades de salud de la comunidad. Los sistemas de salud no pueden volverse resilientes o receptivos sin la inclusión de los servicios y el tratamiento de las ENT en los paquetes de atención básica (como el paquete “PEN” de la OMS de intervenciones esenciales para las ENT), y si no incluyen a todas las personas que necesitan atención.
RECOMENDACIÓN #8
Integrar los servicios de ENT en la respuesta a la pandemia y más allá
Los sistemas de salud deben adaptarse para respaldar y gestionar los mayores riesgos de enfermedades infecciosas y complicaciones para las personas con ENT conocidas. Se pueden mantener las buenas prácticas desarrolladas durante la pandemia; por ejemplo, reducir el hacinamiento en las instalaciones de salud y el riesgo de infección mediante la clasificación de pacientes, la programación de citas, el horario de servicio extendido y las consultas en más ubicaciones, incluyendo los centros de salud comunitarios.
Las innovaciones deben ser permanentes para reducir la necesidad de visitar los centros de salud, fomentando las consultas de telesalud, las visitas domiciliarias de las y los trabajadores de salud comunitarios (incluida la salud mental y la salud bucal), las prescripciones por varios meses y un reabastecimiento de recetas más fácil, la entrega de medicamentos a domicilio y el apoyo para el cuidado personal. En muchos países, será necesario establecer marcos regulatorios para garantizar que estos enfoques sean seguros, efectivos y que cuenten con recursos sostenibles a largo plazo.
La respuesta a la pandemia también ofrece la oportunidad de reconfigurar los sistemas de salud para la detección temprana, el diagnóstico y la atención de las ENT, junto con otras enfermedades crónicas. La implementación del contacto a gran escala con las comunidades se puede utilizar para la detección temprana a fin de cerrar la brecha en el diagnóstico de las ENT comunes, como hipertensión, diabetes, enfermedad respiratoria crónica, enfermedad renal crónica, enfermedades bucodentales y afecciones de salud mental, así como de las enfermedades transmisibles como tuberculosis o fiebre reumática. Esto también se puede utilizar para crear conciencia entre las personas con mayor riesgo de ENT durante las pruebas de COVID-19 y/o los programas de inmunización, especialmente teniendo en cuenta los factores de riesgo comunes que incluyen el consumo de tabaco y la obesidad. Los programas de vacunación por COVID-19 también podrían ser una oportunidad para administrar vacunas para otros virus e infecciones, como la influenza y la inmunización contra el virus del papiloma humano para las poblaciones objetivo. Este último cumpliría los objetivos de la Estrategia mundial para la eliminación del cáncer cervicouterino.[43]
Ejemplos inspiradores:
En Bangladesh, el software de información de salud del distrito utilizado para monitorear la COVID-19 también se ha personalizado para rastrear el programa de detección de cáncer cervicouterino.[44]
En varios países, como Canadá y Arabia Saudita, se han implementado encuestas y herramientas que incluyen aplicaciones para monitorear el bienestar y la salud mental de la población., [45] [46]
Ha habido un acercamiento particular a los grupos de población con mayor riesgo de enfermedades mentales durante la pandemia, incluidos los que se protegen debido a enfermedades crónicas en la ciudad de Nueva York o los profesionales de la salud de primera línea, en países como China, Singapur, Japón, Italia, Arabia Saudita y Suiza.[48]
En Australia, se han desarrollado nuevas pautas para la detección de diabetes gestacional durante la COVID-19.[49]

© Md. Quamrul Ashan Shishir
RECOMENDACIÓN #9
Fortalecer los servicios de salud y la atención primaria a nivel comunitario
Las lecciones aprendidas durante la pandemia están fortaleciendo el llamado a la integración de las ENT en los programas de enfermedades transmisibles y la CSU, sobre la base del paquete PEN de la OMS [50] de intervenciones esenciales en la atención primaria y PEN-Plus [51] en hospitales de primer nivel en entornos de bajos recursos.
Los enfoques aislados programáticos y de financiamiento en la salud mundial que se centran en enfermedades o grupos de población específicos deben responder a la necesidad urgente de un fortalecimiento más amplio de los sistemas de salud sobre la base de la atención primaria de salud. [52] [53] La Alianza de ENT se ha unido a la Coalition of Partnerships for UHC and Global Health para trabajar juntos más allá de ese enfoque aislado.[54] Un nuevo informe del Banco Mundial da recomendaciones y ofrece apoyo a los gobiernos para reformar el diseño y la financiación de la atención primaria, integrada en torno a las necesidades de las y los pacientes, para “aplanar la curva durante una crisis de salud como la de COVID-19”.[55]
La pandemia ha revelado líneas divisorias entre los principales centros urbanos y las comunidades rurales e indígenas, incluso en la recopilación de datos de mortalidad en relación con la pandemia. Esto significa que el verdadero impacto aún puede estar muy subestimado. [56] La descentralización de la atención ha avanzado considerablemente durante la pandemia en muchos países y debe recibir más apoyo. Ofrecer atención en el hogar o a nivel local para que las personas puedan buscar atención a tiempo es más rentable para las y los pacientes, las familias y los gobiernos. Cuando la atención médica se brinda a nivel local, se reducen las necesidades de viaje, lo que limita la propagación de enfermedades infecciosas, a las que las personas que viven con ENT son más vulnerables.
Ejemplos inspiradores:
Kenia tiene como objetivo lograr la CSU en 2022, incluyendo la prevención y la atención de las ENT. La nación ya ha puesto a prueba con éxito un programa de cobertura universal.
La inversión en la formación de trabajadores sanitarios comunitarios no médicos ha demostrado ser eficaz para la prestación de atención crónica; por ejemplo, en Ruanda, India, y con la Village Health Volunteers en Tailandia.[57] Las y los trabajadores de salud comunitarios cuentan con altos niveles de confianza, por lo que los gobiernos deben invertir para garantizar que puedan apoyar la concienciación sobre el autocontrol de enfermedades crónicas, el cumplimiento de las pautas de salud pública y la adopción de campañas de vacunación, al tiempo que brindan servicios esenciales de atención primaria y monitorean la salud de la población local.
Solicitaría más fondos para las áreas de atención primaria de salud para que las ENT se prevengan o se diagnostiquen a tiempo para evitar las devastadoras complicaciones. Solicitaría que exista una distribución y descentralización uniforme de la atención de las ENT en todo el país para que todas las personas puedan recibir tratamiento dentro de sus áreas de residencia, ya que viajar a las principales ciudades es una carga económica para la mayoría de las familias.”
RECOMENDACIÓN #10
Anclar las innovaciones en datos y el despliegue de tecnologías digitales
Sin datos fiables, es poco probable que las intervenciones de salud pública tengan éxito y sean sostenibles. En muchos países, las personas que viven con ENT debían presentar un registro médico para demostrar elegibilidad para la vacuna contra la COVID-19, pero a menudo no tenían los documentos.
Por el contrario, los sistemas nacionales de seguro de salud respaldados por una infraestructura de información sanitaria demostraron estar bien equipados para el rastreo de contratos, la comunicación de riesgos dirigida y las redes de seguridad para los grupos vulnerables (incluidos Vietnam, Costa Rica y el estado indio de Kerala).[58]). Los Centros de África para el Control y la Prevención de Enfermedades (CDC de África) lanzaron un sistema de vigilancia de COVID-19 en todo el continente y un panel de control diario, con el apoyo de los CDC de EE. UU. para informar las respuestas nacionales.[59]
Las pruebas y la vacunación de COVID-19 en toda la población ofrecen una valiosa oportunidad para actualizar los registros de salud y los datos nacionales y mejorar significativamente los indicadores y el monitoreo de ENT-CSU. En la mayoría de los países faltan datos de alta calidad y en tiempo real sobre la prevalencia de las ENT, las comorbilidades y la exposición a los factores de riesgo y, a menudo, sólo están disponibles con un retraso de tiempo considerable. Los resultados del cribado oportunista deben registrarse al mismo tiempo que los datos de respuesta a una pandemia en plataformas digitales que hacen un seguimiento del despliegue de la vacunación, para mejorar los conjuntos de datos de ENT para informar la toma de decisiones en el futuro y garantizar el seguimiento oportuno y la continuidad de la atención.
Se han realizado importantes avances durante la pandemia hacia el uso de herramientas digitales de tele salud en la atención médica, incluidas aquellas para ayudar a los trabajadores de salud comunitarios a brindar la atención adecuada y las que ayudan a los pacientes con la autogestión de las enfermedades crónicas.[60] Se deben mantener la capacidades y aplicaciones diseñadas para responder durante la pandemia y se deben actualizar los marcos regulatorios para asegurar los datos de los pacientes y proteger la privacidad, por ejemplo, apps para facilitar consultas de telesalud y renovar recetas electrónicas. Sin embargo, los formuladores de políticas, los sistemas de salud y los proveedores de tecnología, deben tener cuidado de no exacerbar la brecha digital y asegurar que incluyan a quienes no tienen dispositivos, teléfono o acceso a internet.
Ejemplos inspiradores:
En Kenia y Nigeria, la COVID-19 ha activado un rápido avance en la telemedicina, incluidas las consultas por video en línea con profesionales de la salud, el monitoreo en el hogar de la glucosa en sangre y la presión arterial que se pueden transmitir a los profesionales de la salud, recetas electrónicas para recolección o entrega local y programación electrónica de pruebas, tanto para la COVID-19 como para las ENT y otras enfermedades.
En Bangladesh y la India, las plataformas digitales contextuales para el manejo de la hipertensión han permitido informes procesables y una mejor gestión de pacientes. La sencilla aplicación, respaldada por Resolve to Save Lives, una iniciativa de Vital Strategies, tiene el propósito de aumentar drásticamente el número de personas con hipertensión a quienes se les mide y controla su presión arterial. La app ahora es utilizada por alrededor de 3000 establecimientos de salud pública, incluidos hospitales de distrito y servicios de salud comunitarios, y más de 750,000 pacientes. [61]
© Resolve to Save Lives
RECOMENDACIÓN #11
Resolver los cuellos de botella en las cadenas de suministro
La necesidad de la coordinación internacional para la distribución mundial de diagnósticos, terapias, vacunas y suministros esenciales para responder a la COVID-19 se identificó al comienzo de la pandemia.
Un llamado de los líderes del G20 movilizó a las instituciones de salud y donantes mundiales para establecer el Acelerador del Acceso a las herramientas contra la COVID-19 (ACT-Aii, reconociendo que nadie está seguro hasta que todos lo estemos. ACT-A se construye sobre las competencias desarrolladas durante décadas, en particular en las respuestas al VIH, la tuberculosis y la malaria, y se están estableciendo nuevos mecanismos y herramientas para entregar los suministros necesarios, con un enfoque en la equidad. Las innovaciones desarrolladas deben estar diseñadas para contribuir de manera más amplia al fortalecimiento de los sistemas de salud a más largo plazo, a fin de proporcionar beneficios duraderos para la resiliencia y la preparación. En particular, el Conector de Sistemas de Salud de ACT-A sigue careciendo de recursos y su potencial sin explorar. La coordinación en torno al fortalecimiento de los sistemas de salud debe convertirse en una prioridad mayor a medida que avanza la respuesta.
Las cadenas de suministro accesibles y equitativas que lleguen a todos los países y comunidades deben ser reconocidas como un bien público mundial y deben otorgarse mayor prioridad durante y después de la respuesta a la pandemia. Si bien las vacunas contra la COVID-19 se han desarrollado, probado y producido a una velocidad y en cantidades sin precedentes, la innovación en las cadenas de suministro no ha seguido el ritmo y han demostrado ser un cuello de botella crítico que dificulta el acceso equitativo entre países y comunidades.
Antes de la pandemia, los medicamentos y tecnologías esenciales (EMT, por sus siglas en inglés) para las ENT ya no estaban suficientemente disponibles en los establecimientos de salud de los PIMB, donde ocurren el 85% de las muertes por ENT de personas entre 30 y 70 años. Esto afecta particularmente al sector público, las áreas rurales y los niveles más bajos de atención, donde los suministros para las ENT están menos disponibles que para las enfermedades agudas. [62] La mayoría de los PIMB están muy lejos del objetivo de la OMS de lograr el 80% de disponibilidad de medicamentos y tecnologías esenciales para las ENT en los sectores público y privado para 2025. Por lo tanto, los avances revolucionarios en la distribución de diagnósticos, terapias y vacunas para COVID-19 también ofrecen potencial significativo para las ENT. Se deben explorar estas sinergias para el diagnóstico, los programas de pruebas y la recopilación de datos para cerrar la brecha en el diagnóstico de ENT y aumentar la comprensión de los grupos en riesgo de COVID-19 y otras enfermedades infecciosas.
La cadena de suministro a la escala requerida para los programas de vacunación de la población mundial parece haber pasado desapercibida entre los gobiernos, los programas implementados por instituciones internacionales y organizaciones de la sociedad civil y las empresas de logística. Se necesitan con urgencia recursos internacionales, creación de capacidades y asistencia técnica para abordar las barreras de la cadena de suministro y garantizar que las vacunas contra la COVID-19 lleguen a todas las comunidades. La iniciativa No Empty Shelves ya había demostrado que las cadenas de suministro débiles son una barrera importante para el acceso a la atención de las ENT en los PIMB. [63] Con los EMT para diabetes como ejemplo, se identificaron varias barreras críticas en las cadenas de suministro nacionales de salud pública: la necesidad de mejorar los procesos de planificación de suministro y pronósticos cuantitativos para los EMT, fortalecer la capacidad de adquisiciones, apoyar a las autoridades públicas para negociar de manera más efectiva los precios de compra y limitar los sobreprecios a lo largo de la cadena de suministro e investigar la viabilidad de la adquisición conjunta de productos para ENT.
En particular, los desafíos en la implementación del pilar de la vacuna ACT-A, COVAX, han puesto al descubierto la ausencia de cadenas de suministro efectivas con control de temperatura, o cadena de frío, en la mayor parte del mundo. Las mejoras de la cadena de frío deben diseñarse para generar beneficios colaterales para las ENT; por ejemplo, para un suministro de insulina seguro y de calidad garantizada. Sin embargo, para permitir la expansión de la cadena de frío, se necesitará innovación para reducir y mitigar los impactos climáticos significativos de los refrigerantes.
Se podrían lograr enormes avances en los PIBM para la salud de la población y el fortalecimiento de los sistemas de salud mediante la realización de sinergias con ACT-Accelerator para abordar las barreras de la cadena de suministro de larga data para los EMT de las ENT (incluida la lista de medicamentos esenciales para niños), al tiempo que se involucra a las comunidades locales para garantizar la adaptación a las necesidades locales.
Ejemplos inspiradores:
En Ghana y Ruanda, la entrega aérea por solicitud de suministros médicos urgentes a los hospitales y centros de salud se ha puesto a prueba en años los últimos años con el objetivo de facilitar la entrega en áreas donde el transporte por carretera es lento.[64]
ii Socios de ACT-Accelerator: la Bill & Melinda Gates Foundation, CEPI, FIND, Gavi, The Global Fund, Unitaid, Wellcome, OMS, Banco Mundial, además de UNICEF y OPS como socios de entrega para COVAX, el pilar de las vacunas.
RECOMENDACIÓN #12
Facilitar y apoyar la producción local de los medicamentos esenciales para ENT
Además de las innovaciones en la cadena de suministro internacional, la COVID-19 ha revitalizado el debate de alto nivel sobre la producción local de medicamentos y vacunas en los PIMB. En mayo de 2021, la Asamblea Mundial de la Salud adoptó una resolución sobre la producción local[65] seguida de discusiones políticas sobre la expansión de la capacidad de fabricación. El Foro Mundial de Producción Local convocado por la OMS tiene como objetivo lograr la alineación de la producción de productos sanitarios como salvaguardias para proteger la salud nacional, regional y mundial. [66]
Aunque producir vacunas es complejo, se ha propuesto que es posible producir medicamentos esenciales relativamente más sencillos para las ENT en los PIMB, como puerta de entrada para desarrollar infraestructura permanente, instalaciones de producción, habilidades de la fuerza laboral y marcos regulatorios necesarios, que podrían usarse para responder a futuras epidemias según sea necesario. Se debe examinar la viabilidad y la rentabilidad con respecto al desarrollo de la capacidad de producción en los PIMB de medicamentos esenciales para las ENT con base en las necesidades de la comunidad, como insulina, hipoglucemiantes, opioides para la gestión del dolor, medicamentos para la hipertensión, penicilina G benzatínica (BPG) para prevenir la cardiopatía reumática, etc. Deberá garantizarse la seguridad, calidad y eficacia. Para que la solución funcione para los países más pequeños, incluidos los pequeños estados insulares en desarrollo, se deben explorar enfoques regionales. Se necesitaría creación de capacidades para las cadenas de suministro regionales y la distribución de última milla. En las negociaciones para un tratado pandémico se debe considerar el potencial para la producción de medicamentos para las ENT en los PIMB como punto de partida para instalar, desarrollar y ampliar la infraestructura y las capacidades.
Ejemplo inspirador:
Sudáfrica se ha convertido en el primer país en obtener un acuerdo para albergar un centro de transferencia de tecnología para producir vacunas ARNm, con la orientación de los Centros de África para el Control y la Prevención de Enfermedades.
La política centrada en las personas es la necesidad del momento. […] Juntas, juntos debemos reducir los riesgos de las ENT y garantizar que todas las personas tengan acceso a una atención y un tratamiento de calidad que sea equitativo, integral y asequible. Se deben aprovechar todas las oportunidades y aprovechar todas las innovaciones. Nadie debe quedarse atrás.” [67]
BIBLIOGRAFÍA
01 Horton R. Offline: COVID-19 is not a pandemic. Lancet [Internet]. 2020 Sep 26;396(10255):874. Available from: https://doi.org/10.1016/S0140-6736(20)32000-6
02 NCD Countdown 2030. Available from: https://ncdcountdown.org
03 The Defeat-NCD Partnership. Implications of non-communicable diseases care policies on COVID-19 disease management. 2021. Available from: https://defeat-ncd.org/wp-content/uploads/2021/04/ Implications-of-non-communicable-diseases-care-policieson-COVID-19-disease-management_13-April-2021.pdf
04 Global SDG Integration, Impact of COVID-19 on the Sustainable Development Goals. Available from: https://sdgintegration.undp.org/accelerating-development-progressduring-covid-19
05 Horton R. Offline: COVID-19 is not a pandemic. Lancet [Internet]. 2020 Sep 26;396(10255):874. Available from: https://doi.org/10.1016/S0140-6736(20)32000-6
06 World Health Organization. WHO survey reveals NCD services are disrupted in Europe during pandemic. 2020 June. Available from: https://www.who.int/news-room/feature-stories/detail/who-surveyreveals-ncd-services-are-disrupted-in-europe-during-pandemic
07 Institute for Health Metrics and Evaluation. Estimation of excess mortality due to COVID-19. 2021 May. Available from: http://www.healthdata.org/special-analysis/estimation-excessmortality-due-covid-19-and-scalars-reported-covid-19-deaths
08 Shadmi E, Chen Y, Dourado I, Faran-Perach I, Furler J, Hangoma P, et al. Health equity and COVID-19: global perspectives. Int J Equity Health [Internet]. 2020;19(1):104. Available from: https://doi.org/10.1186/s12939-020-01218-z
09 Clark A, Jit M, Warren-Gash C, Guthrie B, Wang HHX, Mercer SW, et al. Global, regional, and national estimates of the population at increased risk of severe COVID-19 due to underlying health conditions in 2020: a modelling study. Lancet Glob Heal [Internet]. 2020 Aug 1;8(8):e1003–17. Available from: https://doi.org/10.1016/S2214-109X(20)30264-3
10 Haldane V, De Foo C, Abdalla SM, Jung A-S, Tan M, Wu S, et al. Health systems resilience in managing the COVID-19 pandemic: lessons from 28 countries. Nat Med [Internet]. 2021;27(6):964–80. Available from: https://doi.org/10.1038/s41591-021-01381-y
11 UNGA Resolution A/RES/74/306. 2020;(September). Available from: https://documents-dds-ny.un.org/doc/UNDOC/GEN/N20/236/00/PDF/N2023600.pdf?OpenElement
12 Singh K, Kondal D, Mohan S, Jaganathan S, Deepa M, Venkateshmurthy NS, et al. Health, psychosocial, and economic impacts of the COVID-19 pandemic on people with chronic conditions in India: a mixed methods study. BMC Public Health. 2021 Apr;21(1):685.
13 NCD Child. Living with Type 1 Diabetes – Perspectives from Young People. 2021 May. Available from: https://www.ncdchild.org/2021/05/17/living-with-type-1-diabetes-perspectives-from-young-people/
14 The Independent Panel for Pandemic Preparedness and Response. No more pandemics! Bearing witness to COVID-19 and committing to a more secure future. 2021. Available from: https://live-the-independent-panel.pantheonsite.io/wpcontent/uploads/2021/06/NoMorePandemics_FINAL.pdf
15 World Health Organization. Voice, agency,empowerment – handbook on social participation for universal health care. 2021 May. Available from: https://www.who.int/publications/i/item/9789240027794
16 Financing for Global Commons for Pandemic Preparedness and Response. A Global Deal for Our Pandemic Age. 2021. Available from: https://pandemic-financing.org/report/foreword/
17 Allen LN. Financing national non-communicable disease responses. Glob Health Action. 2017;10(1):1326687. Available from: https://pubmed.ncbi.nlm.nih.gov/28604238/
18 ACTaccelerator. What is the Access to COVID-19 Tools (ACT) Accelerator, how is it structured and how does it work. 2021 April. Available from: https://www.who.int/publications/m/item/what-is-the-access-to-covid-19-tools-(act)-accelerator-how-is-it-structured-and-how-does-it-work
19 NCD Alliance, International Diabetes Federation and World Heart Federation. Pressure Points: Call for simultaneous action on diabetes and hypertension for more resilient health systems. 2021. Available from: https://ncdalliance.org/sites/default/files/resource_files/Pressure%20Points_Diabetes%20Brief_FINAL.pdf
20 Shroff ZC, Marten R, Vega J, Peters DH, Patcharanarumol W, Ghaffar A. Time to reconceptualise health systems. Lancet [Internet]. 2021 Jun 5;397(10290):2145. Available from: https://doi.org/10.1016/S0140-6736(21)01019-9
21 World Health Organization. COVID-19: Virtual Press conference. 2020 September. Available from: https://www.who.int/docs/default-source/coronaviruse/transcripts/covid-19-virtualpress-conference-4-september.pdf?sfvrsn=6504a1bd_2
22 Yang J, Hu J, Zhu C. Obesity aggravates COVID-19: A systematic review and meta-analysis. J Med Virol. 2021 Jan;93(1):257-261. Available from: https://pubmed.ncbi.nlm.nih.gov/32603481/
23 Marouf N, Cai W, Said KN, Daas H, Diab H, Chinta VR, et al. Association between periodontitis and severity of COVID-19 infection: A case-control study. J Clin Periodontol. 2021 Apr;48(4):483–91. Available from: https://pubmed.ncbi.nlm.nih.gov/33527378/
24 Lal A, Erondu NA, Heymann DL, Gitahi G, Yates R. Fragmented health systems in COVID-19: rectifying the misalignment between global health security and universal health coverage. Lancet [Internet]. 2021 Jan 2;397(10268):61–7. Available from: https://doi.org/10.1016/S0140-6736(20)32228-5
25 World Economic Forum. Action needed on causes of obesity to stop pandemic deaths. 2021 March. Available from: https://www.weforum.org/agenda/2021/03/actionneeded-causes-obesity-stop-future-pandemic-deaths/
26 SPECTRUM Consortium, NCD Alliance. Signalling Virtue, Promoting Harm - Unhealthy commodity industries and COVID-19. 2020 September. Available from: https://ncdalliance.org/resources/signalling-virtue-promoting-harm
27 European Commission. ‘Fit for 55’: delivering the EU’s 2030 Climate Target on the way to climate neutrality. 2021 July. Available from: https://ec.europa.eu/info/sites/default/files/chapeau_communication.pdf
28 European Commission. Transparency register. Available from:https://ec.europa.eu/info/about-european-commission/servicestandards-and-principles/transparency/transparency-register_en
29 Slum Dwellers International. Enhancing the Resilience of Slum Communities to Overcome the Covid-19 Crisis. 2021 February. Available from: https://sdinet.org/2021/02/enhancing-the-resilienceof-slum-communities-to-overcome-the-covid-19-crisis/
30 NCD Alliance, International Diabetes Federation and World Heart Federation. Pressure Points: Call for simultaneous action on diabetes and hypertension for more resilient health systems. 2021. Available from: https://ncdalliance.org/sites/default/files/resource_files/Pressure%20Points_Diabetes%20Brief_FINAL.pdf
31 Singh K, Kondal D, Mohan S, Jaganathan S, Deepa M, Venkateshmurthy NS, et al. Health, psychosocial, and economic impacts of the COVID-19 pandemic on people with chronic conditions in India: a mixed methods study. BMC Public Health. 2021 Apr;21(1):685.
32 Francis A, Baigent C, Ikizler TA, Cockwell P, Jha V. The urgent need to vaccinate dialysis patients against severe acute respiratory syndrome coronavirus 2: a call to action. Kidney Int [Internet]. 2021 Apr 1;99(4):791–3. Available from: https://doi.org/10.1016/j.kint.2021.02.003
33 World Health Organization, Regional Office for Europe. Nutrition - Prevention and control of NCDs at core of COVID-19 response. 2020 June. Available from: https://www.euro.who.int/en/health-topics/disease-prevention/nutrition/news/news/2020/6/prevention-and-control-of-ncds-at-core-of-covid-19-response
34 World Health Organization. ‘Best Buys’ and Other Recommended Interventions for the Prevention and Control of Noncommunicable Diseases. Updated (2017) Appendix 3 of the Global Action Plan for the Prevention and Control of Nonocommunicable Diseases 2013-2020. Available from: https://www.who.int/ncds/management/WHO_Appendix_BestBuys_LS.pdf
35 Resolve to Save Lives, Vital Strategies. Building resilient populations in the face of COVID-19. Available from: https://preventepidemics.org/wp-content/uploads/2020/12/013_RTSL_COVID_Covid-and-NCDS-Building-Relilient-Populations_Fact-Sheet_1120_Rev-A_v3-3.pdf
36 World Health Organization. WHO Manifesto for a Healthy Recovery from COVID-19: Prescriptions and Actionables for a Healthy and Green Recovery. 2020. Available from: https://www.who.int/docs/default-source/climate-change/whomanifesto-for-a-healthy-and-green-post-covid-recovery.pdf
37 European Commission. Non-communicable diseases: Cancer. Available from : https://ec.europa.eu/health/non_communicable_diseases/cancer_en
38 The Health Foundation. Health Equity in England: The Marmot Review 10 Years On. 2020 February. Available from: https://www.health.org.uk/publications/reports/the-marmot-review-10-years-on
39 The International Policy Centre for Inclusive Growth. Policy in Focus. Volume 18, Issue 1. 2020 December. Available from http://www.fao.org/3/cb2498en/CB2498EN.pdf
40 Alderman H. Leveraging Social Protection Programs for Improved Nutrition: Summary of Evidence Prepared for the Global Forum on Nutrition-Sensitive Social Protection Programs. 2015. Available from: https://openknowledge.worldbank.org/ bitstream/handle/10986/24450/K8701.pdf?sequence=4
41 World Health Organization Collaborating Centre on Investment for Health and Well-being, Public Health Wales, Welsh Government. Placing health equity at the heart of the COVID-19 sustainable response and recovery: Building prosperous lives for all in Wales. 2021. Available from: https://phwwhocc.co.uk/wp-content/uploads/2021/07/WHESRi-Covid-Report-Eng.pdf
42 Kruk ME, Myers M, Varpilah ST, Dahn BT. What is a resilient health system? Lessons from Ebola. Lancet 2015; 385: 1910–12. Available from: https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(15)60755-3/fulltext
43 World Health Organization. Global strategy to accelerate the elimination of cervical cancer as a public health problem. 2020 November. Available from: https://www.who.int/publications/i/item/9789240014107
44 Basu P, Lucas E, Zhang L, Muwonge R, Murillo R, Nessa A. Leveraging vertical COVID-19 investments to improve monitoring of cancer screening programme – A case study from Bangladesh.Prev Med (Baltim) [Internet]. 2021;151:106624. Available from: https://www.sciencedirect.com/science/article/pii/S0091743521002085
45 Strudwick G, Sockalingam S, Kassam I, Sequeira L, Bonato S, Youssef A, et al. Digital Interventions to Support Population Mental Health in Canada During the COVID-19 Pandemic: Rapid Review. JMIR Ment Heal. 2021 Mar;8(3):e26550. Available from: https://pubmed.ncbi.nlm.nih.gov/33650985/
46 BinDhim NF, Althumiri NA, Basyouni MH, Alageel AA, Alghnam S, Al-Qunaibet AM, et al. Saudi Arabia Mental Health Surveillance System (MHSS): mental health trends amid COVID-19 and comparison with pre-COVID-19 trends. Eur J Psychotraumatol. 2021 Feb;12(1):1875642. Available from: https://pubmed.ncbi.nlm.nih.gov/34025918/\
47 Pizzirusso M, Carrion-Park C, Clark US, Gonzalez J, Byrd D, Morgello S. Physical and Mental Health Screening in a New York City HIV Cohort During the COVID-19 Pandemic: A Preliminary Report. J Acquir Immune Defic Syndr. 2021 Mar;86(3):e54–60. Available from: https://pubmed.ncbi.nlm.nih.gov/33148994/
48 Weibelzahl S, Reiter J, Duden G. Depression and anxiety in healthcare professionals during the COVID-19 pandemic. Epidemiology and Infection. Cambridge University Press; 2021;149:e46. Available from: https://www.cambridge.org/core/journals/epidemiology-and-infection/article/depressionand-anxiety-in-healthcare-professionals-during-the-covid19-pandemic/FBAD40732F4A587B814DA418DF9A5593
49 Australasian Diabetes in Pregnancy Society, Australian Diabetes Society, Australian Diabetes Educators Asswocation, Diabetes Australia. Diagnostic testing for gestational diabetes mellitus during the COVID-19 pandemic: Antenatal and postnatal testing advice. 2020 May. Available from: https://www.diabetesaustralia.com.au/wp-content/uploads/Diagnostic-Testing-for-Gestational-Diabetes-during-COVID-19-advice.pdf
50 World Health Organization. Integrated management of NCDs. Available from: https://www.who.int/activities/integrated-management-of-ncds#:~:text=The%20WHO%20Package%20of%20essential%20noncommunicable%20%28PEN%29%20disease,low-resource%20settings%20for%-20the%20integrated%20management%20of%20NCDs.
51 Partners in Health, NCD Synergies. PEN-Plus Toolkit. Available from: http://ncdsynergies.org/chronic-care-toolkit/
52 De Maeseneer J, Li D, Palsdottir B et al. Universal health coverage and primary health care: the 30 by 2030 campaign; Bull World Health Organ 2020;98:812–814. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7607468/
53 Lal A, Erondu NA, Heymann DL, Gitahi G, Yates R. Fragmented health systems in COVID-19: rectifying the misalignment between global health security and universal health coverage. Lancet [Internet]. 2021 Jan 2;397(10268):61–7. Available from: https://doi.org/10.1016/S0140-6736(20)32228-5
54 UHC2030. The Coalition of Partnerships for UHC and Global Health. Available from: https://www.uhc2030.org/what-we-do/voices/advocacy/the-coalition-of-partnerships-for-uhc-and-global-health/
55 The World Bank. Well-designed Primary Health Care Can Help Flatten the Curve during Health Crises like COVID-19. 2021 June. Available from: https://www.worldbank.org/en/news/press-release/2021/06/28/well-designed-primary-health-carecan-help-flatten-the-curve-during-health-crises-like-covid-19
56 International Society of Nephrology. The Global Kidney Policy Forum 2021: Focus on North America and the Caribbean. Available from: https://www.theisn.org/wp-content/uploads/media/GKPF%202021%20Summary%20Pamphlet.pdf?p=adv
57 World Health Organization. Thailand's 1 million village health volunteers - “unsung heroes” - are helping guard communitiesnationwide from COVID-19. 2020 August. Available from: https://www.who.int/thailand/news/feature-stories/detail/thailands-1-million-village-health-volunteers-unsung-heroesare-helping-guard-communities-nationwide-from-covid-19
58 Lal A, Erondu NA, Heymann DL, Gitahi G, Yates R. Fragmented health systems in COVID-19: rectifying the misalignment between global health security and universal health coverage. Lancet [Internet]. 2021 Jan 2;397(10268):61–7. Available from: https://doi.org/10.1016/S0140-6736(20)32228-5
59 Centers for Disease Control and Prevention. Africa CDC Launches Continent-wide Response. 2020 December. Available from: https://www.cdc.gov/globalhealth/healthprotection/fieldupdates/fall-2020/africa-cdc-covid.html
60 World Health Organization. Second round of the national pulse survey on continuity of essential health services during the COVID-19 pandemic. 2021 April. Available from: https://www.who.int/publications/i/item/WHO-2019-nCoV-EHS-continuity-survey-2021.1
61 Resolve to Save Lives. Simple. Available from: https://www.simple.org/about/
62 PATH. No Empty Shelves: Diabetes Supplies: Are they there when needed? 2015. Available from: https://path.azureedge.net/media/documents/NCD_nes_long_rpt.pdf
63 PATH. No Empty Shelves: Diabetes Supplies: Are they there when needed? 2015. Available from: https://path.azureedge.net/media/documents/NCD_nes_long_rpt.pdf
64 e.g. Zipline. Available from: https://flyzipline.com/how-it-works/
65 Seventy-Fourth World Health Assembly. Resolution WHA74.6: Strengthening local production of medicines and other health technologies to improve access. 2021 May. Available from: https://apps.who.int/gb/ebwha/pdf_files/WHA74/A74_R6-en.pdf
66 World Health Organization. World Local Production Forum. Available from: https://www.who.int/initiatives/world-local-production-forum
67 Bangkok Post. Ramp up action against NCDs. 2021 June. Available from: https://www.bangkokpost.com/opinion/opinion/2137491/ramp-up-action-against-ncds